肾脏是人体的重要代谢器官,负责清除毒素、调节水盐平衡。当肾脏功能受损时,合理用药不仅关乎治疗效果,更直接影响病情进展。本文结合最新临床指南和药物研究,解析肾内科常见药物的作用机制,帮助患者建立科学用药认知。
一、肾脏保护药物
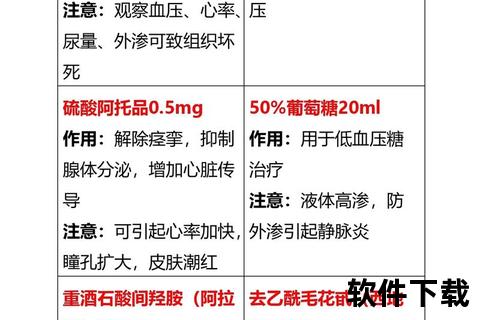
1. ACEI/ARB类降压药
这类药物通过抑制血管紧张素转化酶(ACE)或阻断血管紧张素受体(ARB),实现双重保护:降低肾小球内高压,减少蛋白尿。研究发现,缬沙坦可使糖尿病肾病患者尿蛋白下降30%-50%。但需注意肌酐升高超过基础值30%时需停药,妊娠期禁用。
2. SGLT2抑制剂
达格列净等药物通过抑制肾脏对葡萄糖的重吸收,降低血糖同时改善肾小球超滤状态。2025版KDIGO指南指出,SGLT2i可使慢性肾病患者肾功能恶化风险降低37%。但需警惕泌尿系统感染风险,服药期间建议每日饮水2000ml以上。
二、免疫调节药物
1. 糖皮质激素
泼尼松通过抑制T淋巴细胞活性,减轻免疫复合物对肾小球的攻击。临床数据显示,微小病变型肾病综合征患者使用激素后,90%可实现蛋白尿转阴。但长期使用需监测血糖、骨密度,儿童患者要注意生长发育抑制。
2. 钙调磷酸酶抑制剂
环孢素选择性抑制T细胞活化,常用于激素依赖型肾病。其独特优势在于不抑制造血功能,但存在剂量相关性肾毒性,建议血药浓度维持在100-200ng/ml。服药期间避免食用西柚,防止药物浓度异常升高。
三、并发症管理药物
1. 利尿剂
呋塞米通过抑制肾小管Na-K-2Cl共转运体,快速缓解水肿。肾功能不全患者需注意电解质紊乱风险,联合螺内酯使用时需监测血钾。65岁以上老年人建议起始剂量减半。
2. 肠道排
尿毒清通过吸附肠道毒素延缓尿毒症进展,但无法阻止肾功能恶化。适用于血肌酐>442μmol/L的患者,建议与主食间隔2小时服用以提高吸附效率。
四、特殊人群用药警示
五、用药安全守则
1. 规避肾毒性药物
非甾体抗炎药(如布洛芬)、氨基糖苷类抗生素(如庆大霉素)、含马兜铃酸中药(如关木通)均可能直接损伤肾小管。感冒用药需警惕复方制剂中的解热镇痛成分。
2. 个体化剂量调整
根据eGFR水平:
3. 药物相互作用管理
用药行动建议:
1. 建立用药记录本,详细记录血压、尿量变化
2. 每3个月检测24小时尿蛋白定量、电解质水平
3. 出现泡沫尿突然增多或脚踝水肿加剧时,24小时内就医
4. 中药使用前需提供肾功能报告,避免含重金属成分的偏方
通过科学认知药物特性,配合定期肾功能监测,肾病患者完全可以在延缓病情进展的维持良好的生活质量。记住:每次用药都是与疾病的精准对话,规范用药就是最好的肾脏保护。(本文引证资料截止2025年3月)
