新生儿败血症严重吗_危害评估与临床防治策略解析
19429202025-04-02药品大全6 浏览
新生儿败血症是一种由细菌、病毒或真菌侵入血液引发的全身性感染疾病,是新生儿重症监护病房中最常见的威胁生命的感染性疾病之一。由于新生儿免疫系统发育不完善,感染可能迅速进展为脓毒症休克或多器官功能衰竭,家长往往对其严重性、治疗及预后存在诸多疑问。本文将从疾病危害、临床表现、科学防治策略等角度进行系统解析,帮助公众正确认识这一疾病。

一、新生儿败血症的严重性与危害
新生儿败血症的死亡率在10%-15%,早产儿或极低体重儿可高达30%。其危害主要体现在以下方面:
1. 全身多器官损伤
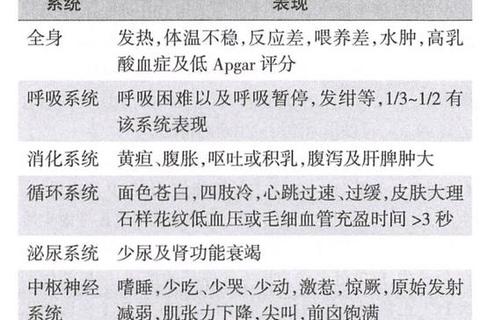
中枢神经系统:约30%的败血症患儿可能并发化脓性脑膜炎,导致脑水肿、脑萎缩,甚至遗留智力障碍、癫痫等后遗症。
循环系统:感染中毒性休克可引发血压下降、微循环障碍,需依赖呼吸机或血液滤过等高级生命支持。
肺与肝脏:肺脓肿、肝功能衰竭是常见并发症,重症患儿可能出现黄疸急剧加重或凝血功能障碍。
2. 长期健康影响
若治疗不及时,可能出现生长迟缓、听力损伤(如化脓性脑膜炎后遗症)或慢性肾盂肾炎。
早产儿因器官发育不成熟,感染后更易遗留神经系统发育异常。
二、如何识别新生儿败血症?
1. 高危因素
产前因素:母亲存在B族链球菌(GBS)感染、胎膜早破≥18小时、羊膜炎或产时发热。
产后因素:早产、低出生体重、脐静脉置管、机械通气等侵入性操作。
2. 症状表现
新生儿败血症的早期症状常不典型,需警惕以下“六不”表现:
体温异常:发热(≥38℃)或低体温(≤36℃),早产儿更易出现体温不升。
循环异常:皮肤苍白或发绀、心率增快(>160次/分)、毛细血管充盈时间延长。
行为异常:反应差、拒奶、哭声微弱、嗜睡或易激惹。
其他症状:呼吸急促、黄疸加重、皮肤出血点或脓疱疹。
3. 诊断要点
实验室检查:血培养是确诊的金标准,但需结合C反应蛋白(CRP)、降钙素原(PCT)等生物标志物提高敏感性。新型标志物如PTX3对晚发型败血症的诊断敏感性可达98%。
影像学检查:怀疑脑膜炎时需进行脑脊液分析;肺部感染可通过胸片评估。
三、科学防治策略解析
1. 治疗原则:分层干预与精准用药
经验性抗生素治疗:
早发型败血症(出生72小时内):首选氨苄西林+第三代头孢菌素,覆盖GBS和大肠杆菌。
晚发型败血症:根据医院耐药情况选择万古霉素+头孢他啶,应对耐药的革兰氏阴性菌。
支持治疗:
维持水电解质平衡,早产儿需肠外营养支持;呼吸衰竭者需机械通气。
重症患儿采用血液滤过清除炎症因子,降低多器官衰竭风险。
2. 预防措施:从产前到产后的全链条管理
产前筛查:孕妇孕35-37周需进行GBS筛查,阳性者分娩时需静脉注射青霉素预防垂直传播。
医院感染控制:
严格手卫生、减少侵入性操作(如避免不必要的脐静脉置管)。
提倡母乳喂养,增强新生儿肠道免疫屏障。
家庭护理要点:
避免传统陋习(如挑“马牙”、挤压),防止皮肤感染。
观察新生儿精神状态与进食情况,发现异常及时就医。
四、家长常见疑问解答
1. “治愈后是否会有后遗症?”
及时治疗者多数预后良好,但合并脑膜炎或休克的患儿需长期随访神经发育。
2. “能否通过疫苗接种预防?”
目前尚无针对所有致病菌的疫苗,但流感疫苗、肺炎球菌疫苗可降低部分感染风险。
新生儿败血症的防治需要医患协同:医疗机构需规范抗菌药物使用、优化院内感染管理;家长应掌握基本识别技巧,避免延误诊治。通过科学的产前干预、精准的诊疗策略及细致的家庭护理,可显著降低这一疾病的致死致残率,为新生儿的健康成长保驾护航。


