阿莫西林,这种几乎每个家庭药箱都常备的白色药片,常被误认为是“万能消炎药”。它的却隐藏着令人警惕的另一面——一项针对北京三甲医院的临床研究显示,超过60%的呼吸道感染患者存在抗生素滥用现象,其中阿莫西林占比高达35%。这种认知偏差不仅削弱了药物本身的治疗价值,更可能将治病良药转化为健康威胁。
一、阿莫西林的双刃剑效应:长期服用的隐形危机
1. 耐药性陷阱的致命循环
当阿莫西林频繁进入人体,细菌会通过基因突变产生β-内酰胺酶等耐药酶。北京大学人民医院10年追踪数据显示,幽门螺杆菌对阿莫西林的耐药率已从5%攀升至12.5%,部分地区的耐药菌株甚至对三联疗法完全失效。这种进化让普通感染可能演变为无药可治的绝境,正如福州某男童因长期滥用抗生素导致“超级细菌”感染。

2. 人体微生态的崩塌
每颗阿莫西林可清除约20%的肠道益生菌群。持续用药会打破菌群平衡,诱发伪膜性肠炎(表现为严重水样便、腹痛)或真菌性感染。更令人警惕的是,肠道菌群紊乱与哮喘、糖尿病等慢性病的发病率呈显著正相关。
3. 器官损伤的沉默累积
• 肾脏警报:约30%药物通过肾脏排泄,肾功能不全者可能出现间质性肾炎或血尿
• 肝脏隐患:5%使用者出现转氨酶升高,长期用药者肝功能异常风险增加3倍
• 血液系统:血小板减少症案例中,约8%与阿莫西林相关,表现为突发性皮下出血点
4. 过敏反应的致命风险
青霉素类药物的过敏发生率高达10%,其中0.04%可能发展为喉头水肿或过敏性休克。更隐蔽的是迟发性过敏,如某患者在服药8小时后突发晕厥。
二、科学用药的黄金法则:从精准治疗到风险规避
1. 适应证的精确定位
阿莫西林仅对6类细菌感染有效:化脓性中耳炎(需伴随耳痛和鼓膜充血)、细菌性肺炎(咳嗽持续超10天伴黄脓痰)、急性膀胱炎(尿频尿痛+白细胞酯酶阳性)、皮肤蜂窝织炎(红肿热痛+边界不清)、幽门螺杆菌感染(需联合用药)、淋球菌性尿道炎。普通感冒、病毒性咽炎等均不在此列。
2. 用药方案的精准设计
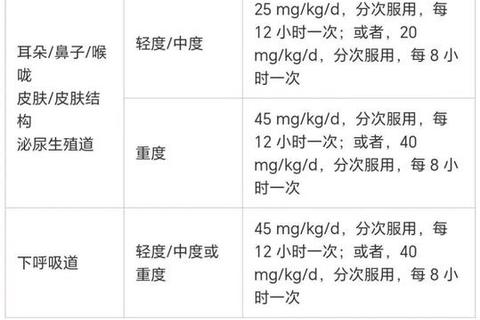
• 疗程控制:上呼吸道感染5-7天,肺炎10-14天,幽门螺杆菌需14天三联疗法
• 剂量调整:肾功能不全者需减量50%,儿童按20-40mg/kg/日分次给药
• 配伍禁忌:与甲氨蝶呤联用会增加肾毒性,与丙磺舒合用会升高血药浓度
3. 风险预警与应急处理
出现以下症状需立即停药就医:
居家可采取的措施:服用抗组胺药缓解皮疹,饮用淡盐水预防脱水性腹泻,但切勿自行催吐。
三、特殊人群的用药地图:差异化管理策略
1. 儿童群体
3月龄以下婴儿禁用,6岁以下建议使用颗粒剂型。某3岁患儿因服用糖浆剂型引发剧烈腹痛,揭示药物辅料吸收差异。治疗中需监测肠道菌群,建议配合益生菌补充。
2. 妊娠与哺乳期
虽然FDA将阿莫西林归为B类药,但孕晚期使用可能增加新生儿坏死性小肠结肠炎风险。哺乳期服药者需在用药后4小时再哺乳。
3. 慢性病患者
糖尿病患者合并感染时,需警惕血糖波动与药物性肝损伤的叠加效应。建议治疗期间每周监测肝功能。
四、构建用药安全防线:从个体到社会的多维策略
1. 家庭药箱管理革新
• 建立“抗生素专用盒”,与其他药物物理隔离
• 标注开封日期,超过12个月未用完需专业回收
2. 症状识别能力培养
开发家用快速检测工具(如C反应蛋白试纸),帮助区分细菌/病毒感染。当白细胞>12×10⁹/L且中性粒细胞占比>80%时提示细菌感染。
3. 医疗机构协同机制
推广“抗生素使用后评估制度”,要求患者在疗程结束后3天复诊,通过降钙素原检测验证治疗效果。
在这个微生物与人类博弈的时代,阿莫西林的安全使用已不仅是医学问题,更是公共卫生责任。当我们拿起这片白色药丸时,实际上是在进行一场关乎人类未来药物有效性的抉择。记住:最先进的药物不是实验室研发的新品,而是被正确使用的经典老药。