磨牙症是许多人在睡眠或清醒时无意识进行的非功能性牙齿摩擦行为,长期发展可能导致牙齿磨损、颞下颌关节紊乱甚至全身健康问题。本文将从病因机制、临床表现、科学干预手段及日常预防策略进行系统解析,帮助患者正确认识并应对这一常见但易被忽视的健康隐患。
一、磨牙症的临床表现与危害
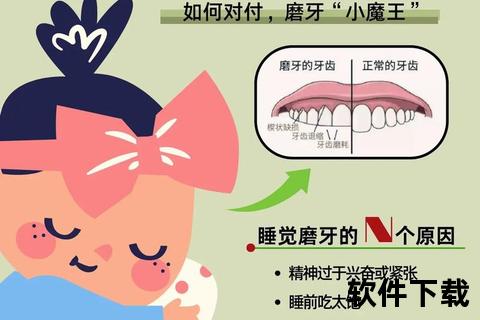
磨牙并非简单的口腔习惯,其表现形式多样:① 夜间磨牙型(占70%以上)表现为睡眠中牙齿摩擦声,常由床伴发现;② 紧咬型表现为晨起时颌肌酸痛;③ 混合型则兼具两者特征。值得注意的是,约30%患者无自觉症状,需通过牙医检查发现牙釉质磨损、牙本质暴露等体征。
长期未经干预的磨牙症可能引发以下问题:
二、磨牙症的复杂诱因解析
现代医学认为,磨牙症是生理、心理及环境因素共同作用的结果,具体机制可分为四大类:
1. 神经心理因素
大脑多巴胺系统异常是核心机制,压力、焦虑等情绪导致中枢神经系统过度兴奋,触发咀嚼肌不自主收缩。研究表明,工作压力大的人群发病率较常人高2.3倍。
2. 咬合功能异常
• 牙齿排列不齐或修复体不当造成咬合干扰
• 单侧咀嚼习惯导致肌张力失衡
3. 睡眠相关障碍
• 阻塞性睡眠呼吸暂停患者中,磨牙发生率高达38%
• 快速眼动睡眠期肌张力波动是重要诱因
4. 其他系统疾病
• 胃肠道功能紊乱(如胃食管反流)
• 帕金森病等神经系统疾病
三、科学诊断路径与分级治疗
诊断流程需结合多维度评估:
1. 临床检查:牙医通过咬合纸测试、牙模分析判断磨损模式
2. 肌电图监测:记录夜间咀嚼肌活动强度
3. 睡眠研究:排除呼吸暂停等共病
分级治疗方案:
▶ 轻度患者(无自觉症状,牙釉质磨损<30%)
• 行为干预:认知行为疗法(CBT)减轻焦虑,配合每日20分钟咀嚼肌放松训练
• 物理防护:定制软质咬合板(厚度2-3mm),降低牙齿损耗
▶ 中度患者(伴关节弹响/晨起头痛)
• 药物辅助:短期使用环苯扎林等肌松剂(疗程≤2周)
• 咬合调整:选择性调磨0.2-0.3mm的咬合高点
▶ 重度患者(牙体缺损>50%或关节结构损伤)
• 多学科联合治疗:正畸修复咬合关系+肉毒素注射(剂量25-50U/侧)
四、特殊人群管理要点
1. 儿童磨牙
• 6-9岁高发,多与神经系统发育未成熟相关,90%在青春期前自愈
• 需警惕寄生虫感染(粪检阳性率约15%)
2. 孕期磨牙
• 孕激素水平波动导致韧带松弛,建议侧卧位睡眠+钙镁补充(每日钙1000mg)
3. 老年患者
• 优先选择弹性咬合垫,避免加重关节负荷
五、日常预防与自我管理
1. 应激管理
• 建立压力日记,识别焦虑触发因素
• 睡前进行渐进式肌肉放松(PMR)训练
2. 生活方式优化
• 限制咖啡因摄入(每日<200mg)
• 睡眠环境保持25℃恒温,使用记忆枕改善头颈姿势
3. 口腔保健强化
• 每年进行咬合力检测,及时修复缺损牙体
• 使用含钾硝酸牙膏缓解牙本质敏感
何时需要就医?
出现以下情况需及时就诊:
✓ 牙齿出现肉眼可见缺损或冷热刺激痛
✓ 晨起持续头痛超过2周
✓ 关节区按压疼痛伴张口受限
磨牙症的本质是身体发出的健康预警信号。通过早期识别诱因、科学干预及持续行为管理,多数患者可获得显著改善。记住:一副定制咬合垫的成本约为全口修复费用的1/20,预防性投入永远是性价比最高的选择。
