激素低致月经不调_内分泌失衡机制与调理对策
19429202025-04-11医疗设备7 浏览
激素是女性生理活动的“隐形指挥家”,它们如同精密交响乐团中的各个乐器,共同维持着月经周期的规律运转。当激素水平异常时,月经紊乱往往是最先拉响的警报——周期提前或延迟、经量骤变甚至闭经,背后可能隐藏着卵巢功能减退、甲状腺异常等健康危机。
一、激素与月经的“信号密码”
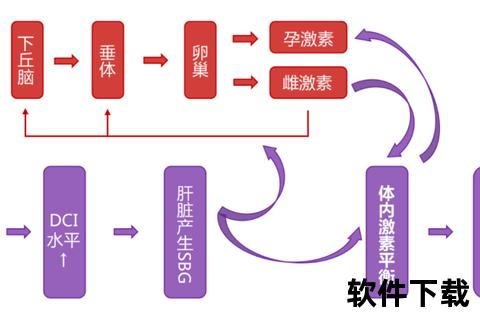
女性月经周期的调控依赖于下丘脑-垂体-卵巢轴(HPO轴)的精密协作。雌激素促进子宫内膜增厚,孕激素维持其稳定性,促卵泡激素(FSH)和黄体生成素(LH)则指挥卵泡发育与排卵。当激素分泌失衡时,信号传递受阻:例如雌激素不足会导致子宫内膜无法正常增厚,表现为经量减少;而孕激素缺乏则引发经期延长或淋漓不尽。
典型案例:32岁李女士因工作压力大出现月经推迟、经量减少,检查发现FSH升高、AMH降低,提示卵巢储备功能下降。
二、激素失衡的“幕后推手”
1. 生理性因素
卵巢功能减退:35岁后卵巢储备功能自然下降,雌激素分泌减少,月经周期逐渐缩短至闭经。
围绝经期波动:雌激素断崖式下跌导致潮热、失眠与月经紊乱,约50%女性在此阶段经历不规则出血。
2. 病理性诱因
多囊卵巢综合征(PCOS):雄激素过高抑制排卵,表现为月经稀发、痤疮及多毛,胰岛素抵抗加剧内分泌紊乱。
甲状腺功能异常:甲减导致代谢减缓,影响性激素合成;甲亢引发雌激素代谢加速,两者均可导致闭经。
3. 生活方式干扰
长期压力通过激活HPA轴抑制HPO轴功能;过度节食(体脂率<17%)直接关闭生殖功能;熬夜打乱褪黑素节律,间接干扰雌激素分泌。
三、从症状到诊断:解码身体信号
▶ 警惕这些“异常信号”
周期变化:<21天或>35天,或连续3个月无月经。
经量异常:每日换卫生巾超过6片(>80ml)或点滴即净(<5ml)。
伴随症状:潮热盗汗(提示雌激素低)、痤疮多毛(雄激素高)、情绪抑郁(血清素波动)。
▶ 诊断“三步法”
1. 病史采集:记录月经日记,包括周期、经量及伴随症状。
2. 实验室检查:
性激素六项(月经第2-5天检测)评估FSH、LH、E2水平。
甲状腺功能、AMH检测辅助判断卵巢储备。
3. 影像学检查:超声观察卵泡数量及子宫内膜厚度,排除器质性病变。
四、精准调理:从药物到生活干预
1. 医学治疗
激素替代疗法(HRT):短期补充雌孕激素可改善围绝经期症状,但需评估血栓风险。
促排卵药物:氯米芬适用于PCOS患者,配合二甲双胍改善胰岛素抵抗。
中药调理:四物汤加减调节气血,针灸刺激特定穴位(如三阴交)调节HPO轴。
2. 营养强化
植物雌激素:每日摄入30g大豆或补充大豆异黄酮(50mg/天),模拟雌激素作用。
关键营养素:维生素D(维持卵泡健康)、Omega-3(抗炎调节激素)、锌(促进FSH分泌)。
食疗方推荐:黑糯米粥(补血)、莲藕木耳老鸭煲(滋阴)每周2-3次。
3. 行为调整
压力管理:每日冥想10分钟降低皮质醇,瑜伽体式(如婴儿式)缓解盆腔充血。
睡眠优化:22点前入睡,保证深度睡眠期(23点-3点)的激素修复。
运动处方:每周3次中等强度运动(如快走40分钟),过度运动反抑制雌激素。
五、特殊人群注意事项
青春期女性:初潮后2年内周期不稳属正常,若16岁仍未初潮需排查先天性疾病。
备孕群体:月经紊乱者优先检测AMH及甲状腺功能,必要时促排卵治疗。
更年期女性:局部雌激素软膏可改善干涩,但需配合定期乳腺检查。
何时必须就医?
出现以下情况需24小时内就诊:
非经期出血持续超过7天
单次经量浸透夜用卫生巾每小时1片
剧烈腹痛伴头晕(警惕宫外孕或黄体破裂)
激素失衡如同身体发出的“求救信号”,早期干预可避免卵巢早衰、不孕等严重后果。记住:规律月经不仅是生殖健康的标志,更是全身代谢平衡的晴雨表。拿起月经日记本,从下一周期开始记录,让身体回归有序的节奏。





