药物是守护健康的利器,却也如同一把双刃剑。数据显示,全球每年因药物不良反应(ADR)导致的住院病例高达数百万例,其中部分甚至危及生命。面对这一现象,公众常陷入困惑:为何按医嘱服药仍可能引发不适?如何识别潜在风险?本文将深入解析药物不良反应的成因,并提供切实可行的安全用药策略。
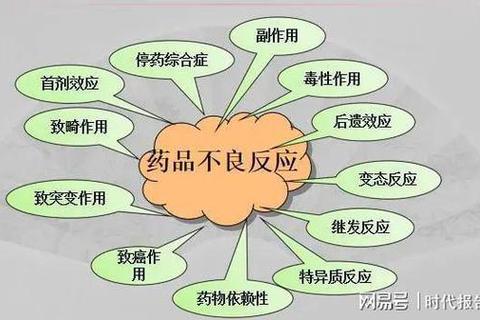
一、药物不良反应的成因解析
药物不良反应的发生是药物与人体相互作用的结果,其背后的原因复杂多样,主要分为以下三类:
1. 药物自身特性
药物在发挥治疗作用的往往因药理作用的非选择性而影响其他器官。例如,阿托品用于缓解胃肠痉挛时,抑制腺体分泌导致的“口干”即为其副作用。药物纯度、生产工艺(如青霉素的杂质可能引发过敏)、剂量与剂型(如静脉注射直接入血,风险更高)等因素均可能增加不良反应风险。
2. 个体差异的影响
年龄:婴幼儿肝肾代谢能力弱,药物易蓄积;老年人因器官功能衰退,对药物敏感性增强。
遗传与免疫:部分人群因基因差异易出现特异性反应,如某些抗生素导致的严重过敏。
病理状态:肝肾功能不全者可能因代谢障碍引发毒性反应,如氨基糖苷类抗生素在肾功能异常时更易损伤听力。
3. 用药方式与环境
给药途径:静脉注射直接进入循环系统,风险高于口服。
长期用药:长期使用糖皮质激素可能导致骨质疏松,即典型的C型反应(潜伏期长、机制不明)。
药物相互作用:联合用药可能增强或减弱药效,如华法林与阿司匹林合用增加出血风险。
二、药物不良反应的常见类型与识别
根据国际分类标准,药物不良反应可分为以下三类:
1. A型反应(量变型):与药理作用相关,如降压药过量导致的低血压,通常可预测且停药后恢复。
2. B型反应(质变型):与个体特异体质相关,如青霉素过敏,突发且死亡率高。
3. C型反应(迟发型):长期用药后出现,如化疗药物的远期致癌风险。
识别警示信号:
三、安全用药的五大核心策略
1. 个体化用药原则
2. 规范用药流程
3. 监测与应急处理
4. 医疗机构的风险管理
5. 公众教育与自我防护
四、特殊场景下的应对建议
1. 居家用药突发不适:
2. 慢性病患者的长期管理:
五、未来展望:从被动应对到主动预防
随着药物警戒体系的完善,全球已建立不良反应数据库(如FDA的FAERS),通过大数据识别潜在风险。例如,近期研究发现抗抑郁药曲唑酮可能增加自杀意念与异常勃起风险,提示临床需加强监测。公众可通过官方渠道查询药物安全信息,参与用药反馈,共同促进医疗安全。
药物不良反应的防控需要医患协同:医生精准评估风险,患者主动参与决策。记住,安全用药的黄金法则永远是“合理怀疑,及时沟通”——当身体发出异常信号时,科学的应对比盲目坚持更能守护健康。
