牙周炎药物治疗新进展:临床用药策略与效果评估
19429202025-03-26心理健康专栏9 浏览
牙龈红肿、刷牙出血、牙齿松动……这些看似普通的症状背后,可能隐藏着一个名为“牙周炎”的口腔健康杀手。作为全球第六大慢性病,牙周炎不仅威胁牙齿的存留,还与糖尿病、心血管疾病等全身健康问题密切相关。近年来,随着医学研究的深入,牙周炎的药物治疗策略不断革新,为患者提供了更多科学选择。
一、牙周炎的“信号灯”:症状与危害
牙周炎的早期症状常被忽视,但若任其发展,可能导致不可逆的后果:
初期警告:牙龈出血(尤其是刷牙时)、口臭、牙龈红肿。
进展期表现:牙周袋形成、牙齿松动、咀嚼无力,甚至牙齿脱落。
全身关联:研究表明,牙周炎患者患糖尿病风险增加3倍,心血管疾病风险升高20%。
特殊人群注意:
孕妇:激素变化易引发妊娠期牙龈炎,需避免使用四环素类药物。
糖尿病患者:血糖控制不佳会加速牙周破坏,需联合内分泌科治疗。
二、传统治疗的“短板”与新药物的崛起
传统的龈下刮治和根面平整术(SRP)虽有效,但对复杂牙周袋和深层病菌的清除率有限。近年来,药物治疗从辅助地位逐渐走向精准化:
1. 局部缓释药物:直击病灶的“微型药库”
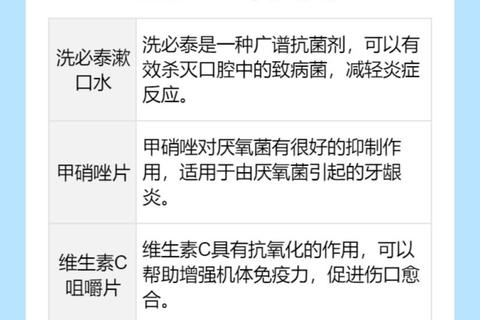
作用原理:将抗菌药物(如米诺环素、氯己定)封装于缓释载体,持续释放至牙周袋。
临床效果:
显著降低牙周袋深度(PD),但对牙龈出血指数(BOP%)和糖化血红蛋白(HbA1c%)改善有限。
氯己定在减少出血方面表现突出,但长期使用可能引发牙齿染色。
2. 新型纳米技术:多靶点治疗的“未来之光”
案例:南昌大学研发的DMUP纳米酶平台,兼具抗菌、抗炎、促骨再生功能:
靶向识别牙龈卟啉单胞菌,清除率高达96%。
通过调节巨噬细胞极化,减轻炎症并促进牙槽骨修复。
优势:避免抗生素耐药性,适合反复感染患者。
3. 全身用药:特定人群的“强化武器”
适用场景:侵袭性牙周炎、合并全身感染或免疫功能低下者。
常用药物:
克拉霉素:Meta分析显示,联合SRP可显著改善探诊深度和附着丧失。
甲硝唑:对厌氧菌高效,但需避免与酒精同服。
三、效果评估:科学数据与个体化选择
治疗效果的评判需结合临床指标与患者反馈:
1. 核心指标:
PD(牙周袋深度):降低1mm以上视为有效。
CAL(临床附着丧失):稳定或减少提示组织修复。
2. 辅助指标:
炎症因子:IL-1β、TNF-α水平下降反映抗炎效果。
影像学检查:CT显示牙槽骨密度增加。
患者需知:
同一药物对不同患者效果差异大,需定期复诊调整方案。
中药(如香芹酚水凝胶)在动物实验中显示抗炎促骨再生潜力,但人类数据尚待验证。
四、用药安全:避坑指南与日常护理
1. 常见误区
滥用抗生素:盲目使用可能诱发耐药菌,加重治疗难度。
忽视局部用药:全身用药副作用较多,轻症患者优先选择局部缓释剂。
2. 居家护理要点
正确使用含漱液:0.12%氯己定每日2次,连续使用不超过2周。
机械清洁基础:巴氏刷牙法+牙线清洁,减少菌斑堆积。
预警信号:若用药后出现口腔黏膜溃烂或过敏反应,立即停药就医。
五、未来展望:从“杀菌”到“生态修复”
研究趋势显示,牙周炎治疗正从单一抗菌转向综合调控:
微生物组疗法:通过益生菌(如罗伊氏乳杆菌)恢复口腔菌群平衡。
免疫调节药物:靶向抑制过度炎症反应(如TNF-α抑制剂)。
智能响应材料:pH敏感型水凝胶在炎症部位精准释药。
行动建议:三步守护口腔健康
1. 早筛早治:每年一次牙周检查,尤其糖尿病、吸烟等高危人群。
2. 科学用药:遵医嘱选择局部或全身药物,不擅自调整疗程。
3. 生活方式干预:、控糖、均衡饮食,降低复发风险。
牙周炎的治疗是一场“持久战”,现代医学的进步为患者提供了更多武器,但胜利的关键仍在于早期干预与医患协作。记住:健康的牙齿,始于今日的每一份细心呵护。
参考文献: