低烧(低热)是身体发出的重要健康信号,其背后可能隐藏着从普通感染到慢性疾病的复杂病因。许多人在面对体温异常时容易陷入误区——有人因37.3℃的腋温过度紧张,也有人将38℃的口腔温度误认为是正常波动。本文将通过医学指南与临床研究数据,系统解析体温监测的精准判断方法。
一、低烧的医学界定标准

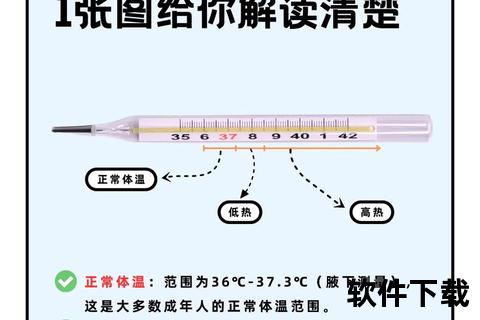
人体核心温度存在生理波动,不同测量部位的温度阈值差异显著(图1)。口腔温度37.3-38℃、腋温37-37.9℃、肛温37.8-38.5℃、耳温38℃以上均属于低烧范畴。需特别注意,额温枪因易受环境影响,其37.5℃的读数已提示需要其他方式复核。
儿童与成人的判断存在细微差异:3岁以下婴幼儿肛温超过38℃即需警惕,而青少年腋温达37.5℃即进入医学观察范围。孕妇因基础代谢率升高,正常体温可较孕前升高0.3-0.5℃,但若持续超过37.8℃(口温)仍需就医评估。
二、测量误差的四大陷阱
1. 工具选择误区
水银体温计虽精度最高(±0.1℃),但存在破裂风险;电子体温计需每6个月校准一次;额温枪在寒冷环境下可能低估体温达0.5℃。临床建议家庭配备两种测温工具交叉验证。
2. 操作不规范引发误判
腋温测量需擦干汗液并夹紧5分钟,缩短至3分钟会导致结果偏低0.3℃;耳温枪需拉直耳道对准鼓膜,操作不当可能产生1℃误差。研究显示,86%的家庭存在测温操作错误。
3. 生理波动规律
人体昼夜温差可达0.5-1℃,月经周期中黄体期基础体温升高0.3-0.6℃属于正常现象。剧烈运动后立即测量可能虚高1.2℃,需静息30分钟后复测。
4. 特殊人群干扰因素
老年患者因末梢循环差,腋温易偏低,建议优先测量舌下温度;化疗患者使用糖皮质激素可能导致"假性正常体温",需结合炎症指标判断。
三、低烧背后的疾病图谱
感染性疾病占低烧病因的40%,其中结核感染占比最高(约28%),其特征性表现为午后体温升高伴夜间盗汗。非感染性病因中,甲状腺功能亢进(占12%)、自身免疫性疾病(如红斑狼疮占9%)、肿瘤(尤其是淋巴瘤占5%)需要重点排查。
警示性症状组合:
四、分级处理策略
居家管理三原则:
1. 体温<38℃且无其他症状:多饮水、物理降温(温毛巾擦拭大动脉处)
2. 体温37.3-38℃持续>3天:需进行血常规、CRP检测
3. 特殊人群(孕妇/免疫缺陷者)体温>37.5℃立即就医
药物使用规范:
对乙酰氨基酚(成人≤4g/日)和布洛芬(成人≤1.2g/日)是安全选择,但需注意:
五、精准就医指南
建议携带「症状日志」就诊,记录内容包括:
必要检查项目矩阵:
| 初步筛查 | 深度检查 | 特殊检查 |
||||
| 血常规+CRP | 结核菌素试验 | 肿瘤标志物 |
| 尿常规 | 抗核抗体谱 | PET-CT |
| 胸片 | 甲状腺功能 | 穿刺 |
当低烧持续超过14天,即使所有常规检查阴性,仍需考虑功能性发热可能,此时中医辨证治疗有效率可达68%。
六、预防监测体系
建立个人体温基线档案至关重要。建议健康状态下连续3天测量记录不同时段的体温,确定个体化正常范围。对于反复低烧者,可佩戴智能体温贴片进行72小时连续监测,其检测隐匿性发热的灵敏度比间断测量提高41%。
免疫脆弱人群(如糖尿病患者、器官移植受者)建议每季度进行免疫评估。最新研究显示,维持维生素D水平>30ng/ml可使感染性发热风险降低37%。
