新生儿出生后皮肤泛黄是许多家庭面临的第一个健康挑战。这种被称为“黄疸”的现象,本质上是血液中胆红素代谢异常的表现。虽然约60%的足月儿和80%的早产儿都会经历这个过程,但正确处理能避免潜在风险。本文将带您系统了解黄疸的成因、科学干预手段及家庭护理的黄金法则。

一、解密黄疸:生理现象与危险信号
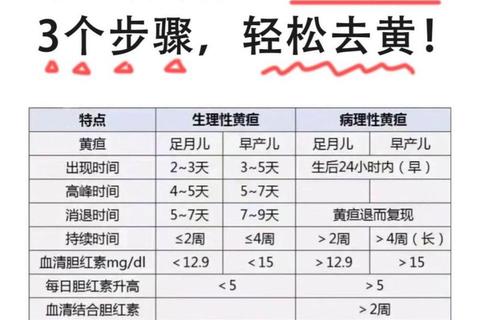
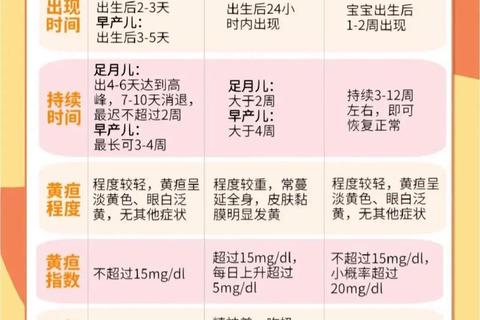
新生儿肝脏在出生后3-5天才能完全激活胆红素代谢功能,这导致未结合胆红素在体内蓄积,形成皮肤黄染的典型表现。根据国际儿科学会数据,生理性黄疸通常在出生后2周内消退,胆红素峰值不超过15mg/dL。但若出现以下情况需警惕病理性黄疸:

通过按压法可初步判断黄疸程度:轻压鼻尖后若皮肤泛白延迟超过2秒,提示胆红素水平可能超过12mg/dL。家长可用手机拍摄每日黄疸变化,建立视觉档案供医生参考。
二、医学干预:从光疗到换血的科学阶梯
当胆红素突破安全阈值时,医疗机构将启动分级干预:
1. 强化光疗:采用470-490nm波长的窄谱蓝光,通过光异构作用将脂溶性胆红素转化为水溶性物质。最新指南建议辐照度需达30μW/cm²,治疗期间需保护婴儿视网膜和生殖器。
2. 静脉免疫球蛋白:针对Rh血型不合等溶血性疾病,通过阻断抗体发挥作用,有效率可达85%。
3. 换血疗法:适用于胆红素>25mg/dL的紧急情况,置换率达85%时可快速降低胆红素负荷。
值得关注的是,符合特定条件的家庭可采用LED光疗毯进行居家治疗,但需满足:婴儿日龄>72小时、无并发症、家长接受过规范培训等前提。
三、家庭护理的五大黄金法则
1. 喂养优化策略
2. 阳光疗法实施要点
3. 排泄监测系统
4. 皮肤护理规范
5. 环境管理要素
四、关键决策点:何时需要专业介入
根据2022年美国儿科学会指南,出现以下任一情况需立即就医:
1. 出生72小时内胆红素日增幅>5mg/dL
2. 足月儿胆红素>18mg/dL,早产儿>15mg/dL
3. 伴随吸吮无力、角弓反张等神经症状
特别提醒哺乳期母亲:暂停母乳仅适用于确诊母乳性黄疸且胆红素>20mg/dL的情况,中断时间不宜超过48小时。
五、预防体系的构建
1. 产前预防:O型血或Rh阴性孕妇需进行抗体筛查
2. 产后监测:所有新生儿出院前需经皮胆红素检测,高风险儿(早产、头皮血肿等)建立每日随访制度
3. 喂养支持:产后1小时内实施早接触早吸吮,必要时采用乳旁加奶技术
通过建立“医院-社区-家庭”三级管理网络,可将胆红素脑病发生率控制在0.3‰以下。记住,黄疸管理如同精细的天平——既不能过度医疗增加母婴分离焦虑,也不能延误治疗时机。掌握科学知识,每个家庭都能成为新生儿健康的第一守护者。