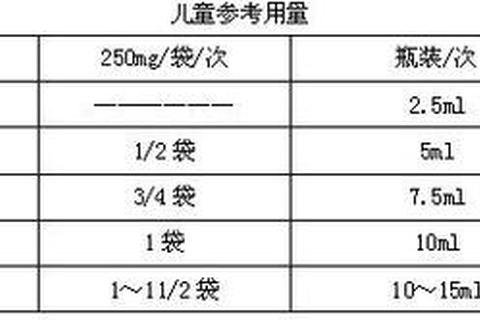
当咽喉肿痛、发热不退时,许多人会自行服用家中常备的“消炎药”——阿莫西林或氨苄西林。这两种看似相似的抗生素,从作用机制到临床疗效,实则存在诸多差异。了解它们的科学本质,不仅能避免用药误区,更能守护用药安全。
一、分子结构的微妙差异:从羟基看抗菌效力
氨苄西林与阿莫西林同属氨基青霉素类抗生素,但两者的分子结构差异决定了它们不同的药理特性。阿莫西林在氨苄西林的苯环4位引入了羟基(-OH),这一微小改动显著增强了其稳定性和吸收效率。
二、抗菌机制的深度解析:细胞壁合成的精准打击
两种药物均通过抑制细菌细胞壁的合成发挥杀菌作用,但作用强度与速度存在显著差异。
1. 作用靶点与杀菌效率
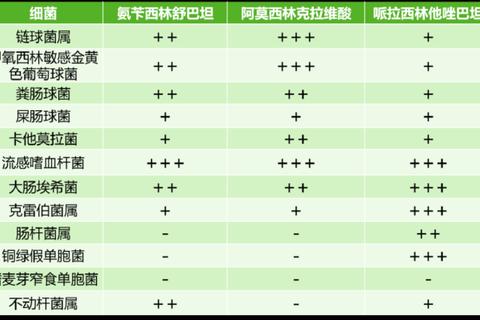
2. 抗菌谱覆盖范围
三、临床应用场景对比:何时选阿莫西林?何时用氨苄西林?
根据感染部位和病原体类型,两种药物的适用场景截然不同。
| 感染类型 | 阿莫西林优选场景 | 氨苄西林适用情况 |
|--|--|-|
| 呼吸道感染 | 急性中耳炎、鼻窦炎(覆盖流感嗜血杆菌) | 链球菌性咽炎、肺炎(需联合大环内酯类) |
| 泌尿系统感染 | 膀胱炎、肾盂肾炎(对大肠杆菌高效) | 肠球菌引起的复杂性尿路感染 |
| 消化道感染 | 幽门螺杆菌根除(联合疗法) | 沙门氏菌肠炎(需静脉给药) |
| 皮肤软组织感染 | 蜂窝织炎、丹毒(覆盖葡萄球菌) | 需结合药敏试验,适用性较低 |
特殊人群注意事项:
四、疗效与安全性:数据背后的用药权衡
1. 疗效对比
2. 不良反应风险
五、科学用药指南:避免误区,守护健康
1. 何时该就医而非自行用药?
2. 家庭用药注意事项
知识延伸:抗生素不是“万能消炎药”
病毒性感冒、过敏性鼻炎无需使用抗生素。滥用可能导致肠道菌群紊乱(如伪膜性肠炎)或耐药性蔓延。世界卫生组织数据显示,全球每年约70万人死于耐药菌感染,合理用药刻不容缓。
阿莫西林与氨苄西林的选择,需基于感染类型、患者特征及细菌耐药性。记住:最贵的药≠最合适的药,遵循医嘱、完成疗程,才是对抗感染的核心策略。