新生儿黄疸症状图片解析-直观识别与护理要点指南
19429202025-04-01心理健康专栏7 浏览
新生儿黄疸是宝宝出生后最常见的生理现象之一,但如何正确识别和护理,却是许多新手父母面临的难题。 据统计,约60%的足月儿和80%的早产儿会出现黄疸,其中大部分属于生理性,但也存在可能引发脑损伤的危急情况。本文将从症状识别、病因解析到家庭护理,提供权威的实用指导。
一、症状解析:从皮肤颜色到危险信号
1. 黄疸的典型表现
新生儿黄疸主要表现为皮肤、巩膜(眼白)和黏膜的黄染,颜色从浅黄色到深橘黄色不等。黄疸的分布和进展具有规律性:
轻度黄疸:仅面部和颈部发黄,颜色类似奶油黄(图1)。
中度黄疸:黄染蔓延至胸腹部,颜色加深呈金黄色(图2)。
重度黄疸:手心、脚心及四肢末端明显发黄,可能伴随尿液深黄或大便发白(图3)。
观察技巧:在自然光线下,轻按宝宝鼻尖或额头,若按压后皮肤呈现明显黄色,需警惕黄疸加重。
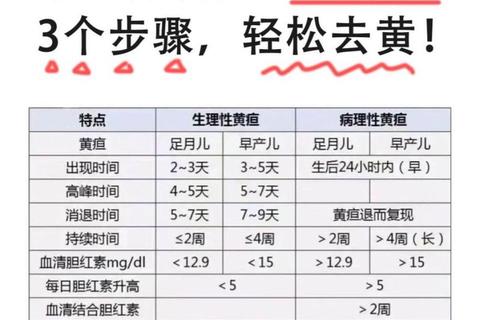
2. 生理性 vs 病理性黄疸的区分
| 特征 | 生理性黄疸 | 病理性黄疸 |
||||
| 出现时间 | 出生后2-3天 | 出生24小时内或1周后仍加重 |
| 持续时间 | 足月儿≤2周,早产儿≤4周 | 超过2周或反复出现 |
| 胆红素升高速度 | 每日≤5 mg/dL | 每日>5 mg/dL |
| 伴随症状 | 无其他异常 | 发热、拒奶、嗜睡、抽搐等 |
(数据来源:)
二、病因与高危因素:为何宝宝会“变黄”?
1. 生理性黄疸的成因
胆红素代谢特点:新生儿红细胞寿命短(约90天),破坏后释放大量胆红素,而肝脏处理能力不足。
肠道循环影响:胎便排出延迟导致胆红素被重新吸收。
2. 病理性黄疸的常见原因
溶血性疾病:如母婴ABO或Rh血型不合,引发红细胞大量破坏。
感染或代谢异常:败血症、甲状腺功能低下等影响肝脏功能。
胆道梗阻:先天性胆道闭锁导致胆汁淤积,黄疸呈暗黄色。
高危群体:早产儿、低体重儿、溶血高危孕妇(如O型血母亲)。
三、家庭护理:科学“退黄”的五大策略
1. 加强喂养,促进排泄
母乳喂养:按需哺乳(每天8-12次),初乳可加速胎便排出,减少胆红素重吸收。
配方奶补充:母乳不足时,每2-3小时喂养一次,避免脱水。
2. 适度日光疗法
方法:选择上午9-10点或下午4-5点的柔和阳光,暴露宝宝四肢和躯干,每次10-15分钟,注意遮挡眼睛和生殖器。
原理:阳光中的蓝光可将胆红素转化为易排出形式。
3. 监测与记录
观察工具:用手机拍摄每日黄疸变化(同一光线和角度),对比颜色进展。
记录表:记录喂养次数、排便量及精神状态,发现异常及时就医。
4. 避免常见误区
错误做法:喂葡萄糖水、停母乳(除非确诊严重母乳性黄疸)、使用草药浴。
科学替代:确诊母乳性黄疸后,可继续哺乳并监测胆红素水平。
5. 皮肤与卫生护理
清洁:每日温水洗澡,避免使用刺激性护肤品。
衣物选择:穿着柔软、透气的纯棉衣物,减少摩擦。
四、何时就医?这些信号不能忽视!
1. 紧急情况:
出生24小时内出现黄疸。
黄疸蔓延至手足心,或皮肤呈暗黄色/黄绿色。
伴随发热、抽搐、拒奶、哭声尖厉。
2. 治疗手段:
蓝光治疗:通过特定波长光线分解胆红素,安全性高。
换血疗法:用于严重溶血或光疗失败病例。
五、预防与长期管理
1. 孕期干预:
定期产检,筛查溶血风险(如血型抗体效价)。
均衡饮食,补充维生素B12和叶酸,促进胎儿肝脏发育。
2. 出生后措施:
尽早开奶,促进胎便排出。
高危儿出生后72小时内每日监测经皮胆红素值。
总结:新生儿黄疸虽是常见现象,但家长需掌握科学识别和护理方法。通过加强喂养、适度光照和密切观察,多数生理性黄疸可自然消退。一旦发现进展迅速或伴随异常症状,务必及时就医,避免胆红素脑病等严重后果。

