阿奇霉素与阿莫西林联用机制_临床适应症及用药方案解析
19429202025-03-26健康指南12 浏览
在抗生素的使用中,阿奇霉素与阿莫西林是两种常见但容易混淆的药物。许多人因自行联用或错误用药导致治疗效果不佳,甚至引发不良反应。本文将从科学角度解析两者的区别、联合用药的机制及适用场景,帮助读者正确理解抗生素的合理使用。

一、阿奇霉素与阿莫西林:两种抗生素的核心差异
1. 药物类别与作用机制
阿莫西林:属于β-内酰胺类抗生素(青霉素类),通过抑制细菌细胞壁的合成,直接杀死繁殖期的细菌。因其靶向细菌特有的结构,对人体细胞几乎无毒性。
阿奇霉素:属于大环内酯类抗生素,通过阻断细菌蛋白质合成(结合核糖体50S亚基)抑制细菌生长,对支原体、衣原体等非典型病原体有强效。
2. 抗菌谱与适应症
阿莫西林对革兰氏阳性菌(如链球菌)和阴性菌(如大肠杆菌)均有效,常用于呼吸道感染、尿路感染、幽门螺杆菌根除治疗。
阿奇霉素除覆盖部分细菌外,对支原体、衣原体、军团菌等非典型病原体更有效,常用于支原体肺炎、性传播疾病等。
3. 药代动力学差异
阿莫西林需每日多次服用(6-8小时一次),吸收不受食物影响;阿奇霉素因半衰期长达40小时以上,通常一天一次,但需空腹服用以提高吸收率。
二、联用机制:何时需要“双管齐下”?
1. 协同作用的科学依据
覆盖不同病原体:当感染由细菌合并支原体、衣原体引起时(如重症肺炎),联用可扩大抗菌范围。
克服耐药性:部分细菌对单一抗生素耐药,联用可能延缓耐药性发展。例如,阿奇霉素可抑制细菌生物膜形成,增强β-内酰胺类药物渗透性。
临床研究支持:循证医学显示,在社区获得性肺炎中,联用可降低重症患者死亡率,尤其当病原体不明或混合感染时。
2. 潜在风险与矛盾
理论矛盾:阿莫西林是“杀菌剂”,需细菌处于活跃繁殖期;阿奇霉素是“抑菌剂”,可能减缓细菌增殖,理论上可能削弱杀菌效果。但临床实践发现,两者联用并未显著降低疗效。
副作用叠加风险:两者均可引起胃肠道不适(如恶心、腹泻),联用可能加重症状。阿奇霉素可能延长心脏QT间期,与某些药物(如抗心律失常药)联用需谨慎。
三、临床适应症:哪些疾病可能需要联用?
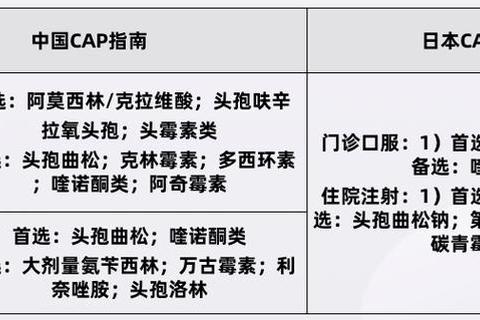
1. 社区获得性肺炎(CAP)
重症肺炎或病原体不明时,指南推荐联用β-内酰胺类(如阿莫西林)与大环内酯类(如阿奇霉素),以覆盖细菌和非典型病原体。
2. 耐药菌感染或混合感染
例如慢性支气管炎急性加重,若怀疑合并支原体感染,联用可提高疗效。
3. 特殊人群的替代方案
对青霉素过敏者,阿奇霉素可作为替代药物,但需注意其与头孢类药物的交叉过敏风险。
四、用药方案与注意事项
1. 剂量与疗程
阿莫西林:成人常规剂量为每次0.5g,每8小时一次;儿童按体重调整(25-50mg/kg/天)。
阿奇霉素:成人首日500mg,之后每日250mg,总疗程通常3-5天;儿童按10mg/kg计算,需严格遵循“服3天停4天”的间歇疗法。
2. 服用时间与饮食禁忌
阿奇霉素需空腹(饭前1小时或饭后2小时服用),避免与含铝/镁的抗酸药同服;阿莫西林不受饮食影响,但饮酒可能加重肝负担。
3. 特殊人群调整
孕妇:阿莫西林相对安全,但需评估过敏风险;阿奇霉素在必要时可使用,但避免妊娠早期。
肝肾功能不全者:阿奇霉素需减量,严重肝功能不全者禁用;阿莫西林需根据肌酐清除率调整剂量。
五、给患者的行动建议
1. 避免自行联用抗生素:滥用可能引发耐药性或严重副作用,需严格遵医嘱。
2. 识别就医信号:若出现高热不退、呼吸困难、皮疹或心悸,需立即停药并就医。
3. 预防措施:
完成全程治疗,避免症状缓解后自行停药。
用药期间补充益生菌(与抗生素间隔2小时),减少肠道菌群紊乱风险。
阿奇霉素与阿莫西林的联用是一把“双刃剑”,需在医生指导下权衡利弊。普通患者应避免凭经验用药,而是通过病原学检查和专业评估,选择最精准的治疗方案。只有科学用药,才能最大限度发挥抗生素的疗效,保护自身与公共健康。




