新生儿出生后48小时未排胎便、腹胀如鼓、反复呕吐……这些症状可能提示一种被称为“先天性巨结肠”的先天性疾病。据统计,该病在活产婴儿中的发病率约为1/5000,且男性患病风险更高(男女比例4:1)。由于病变肠段无法正常蠕动,粪便长期淤积可能导致肠道扩张、感染甚至肠穿孔,威胁患儿生命。本文将从病因机制、临床表现、诊断技术及治疗策略等角度,为家长和公众提供科学解析与实用建议。
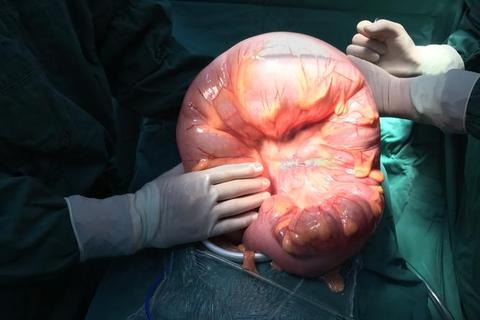
一、病因探索:为何新生儿会患上巨结肠?
1. 胚胎发育异常
先天性巨结肠的核心病因是肠壁神经节细胞缺失,导致肠管持续痉挛。胚胎发育过程中,神经嵴细胞若未能正常迁移至肠道,则会形成无神经节细胞的病变肠段。这种异常可能与基因突变相关,目前已发现至少12种基因突变与本病相关。家族中若有巨结肠病史,子代患病风险显著增加,尤其是全结肠受累时,遗传风险可达20%。
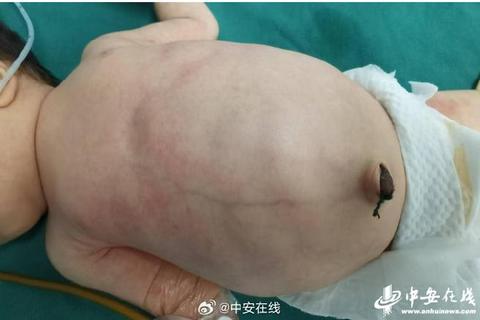
2. 环境与感染因素
孕期病毒感染、代谢紊乱或局部血供障碍可能干扰神经节细胞的发育。约20%-25%的患儿合并其他先天异常,如唐氏综合征、先天性中枢性低通气综合征(Haddad综合征)等。
3. 性别与病变范围
男性更易受累(短段型病变),但全结肠型病例的性别差异消失。病变范围越广,并发症风险越高,例如全结肠型患儿更易合并小肠结肠炎。
二、症状与警示信号:家长何时需警惕?
1. 新生儿期典型表现
2. 婴儿及儿童期表现
家庭应急处理建议:
三、诊断技术:从传统到精准
1. 影像学检查
2. 病理与功能检测
3. 新兴辅助技术
中国科学院苏州研究所开发的计算机辅助诊断模型,通过融合临床特征与影像学数据,将诊断准确率提升至86.36%,尤其适用于无创筛查。
四、治疗策略:分层干预与微创革新
1. 保守治疗
2. 手术治疗
3. 术后护理要点
五、预防与长期管理
1. 高危人群筛查
有家族史或合并先天综合征的孕妇,建议产前遗传咨询及胎儿超声监测。
2. 家庭护理指南
3. 未来研究方向
干细胞移植与基因编辑技术(如CRISPR)正在探索中,有望修复缺失的神经节细胞。
先天性巨结肠的早期诊断与干预至关重要。家长若发现新生儿排便异常或腹胀,应立即就医,避免延误治疗引发肠炎或穿孔。随着微创手术与精准诊断技术的普及,多数患儿术后可恢复正常生活。科学认知与及时行动,是守护孩子肠道健康的关键。
