新生儿低烧是许多父母在育儿初期常遇到的状况,面对宝宝体温的轻微升高,家长往往既担忧又手足无措。低烧通常指体温在37.5℃-38℃之间,虽不一定是严重疾病的征兆,但若处理不当可能掩盖潜在风险。本文将从科学角度解析低烧成因,并提供家庭护理的实用方法,帮助家长在专业指导下从容应对。
一、新生儿低烧的识别与成因
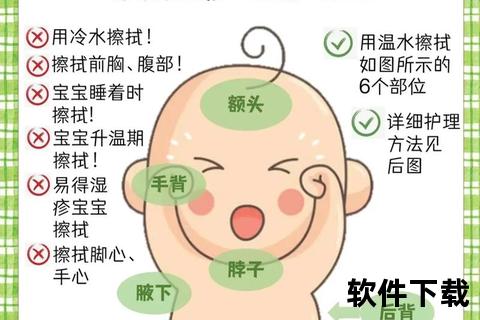
1. 正确判断低烧
新生儿体温调节系统尚未发育完全,正常体温范围较成人略高(腋温36.5℃-37.5℃)。建议使用电子体温计测量腋下或颈部温度,避免使用水银体温计或耳温枪(误差较大)。若单次测量体温略高,需在30分钟后复测确认,排除环境干扰因素(如包裹过厚、哭闹后)。
2. 常见诱因分析

值得注意的是,新生儿免疫系统脆弱,即使是低烧也可能是严重感染的早期信号,需结合其他症状综合判断。
二、家庭护理的四大核心策略
1. 环境调节与散热
2. 科学物理降温
禁忌:酒精擦浴(易导致皮肤吸收中毒)、冰敷(可能引发寒战)。
3. 补液与喂养管理
4. 症状监测与记录
每2小时测量体温并记录变化趋势,同时观察以下警示信号:
三、何时必须就医?
以下情况需立即前往医院:
1. 月龄≤3个月,即使体温仅37.8℃。
2. 低烧持续≥24小时或反复波动。
3. 合并其他症状:拒奶、抽搐、前囟门隆起、皮肤发绀。
4. 特殊群体:早产儿、先天性免疫缺陷患儿,即使无症状也需尽早就诊。
四、预防与误区规避
1. 日常预防措施
2. 常见误区纠正
五、特殊情景处理建议
新生儿低烧既是生理适应的表现,也可能是疾病的早期信号。家长需掌握“观察-降温-评估”的三步法则,既要避免过度焦虑,也要警惕潜在风险。当家庭护理无法缓解症状时,及时寻求专业医疗支持是对宝宝最科学的保护。育儿之路虽充满挑战,但通过科学知识的学习与实践,每位家长都能成为孩子健康的第一守护者。
