新生儿体重的科学评估是监测婴幼儿生长发育的核心环节。对于新手父母而言,掌握正确的体重计算方法和评估标准,不仅能及时了解孩子的营养状况,还能为早期发现潜在健康问题提供依据。本文将系统解析新生儿体重的动态变化规律、计算公式及实际应用场景,帮助家长科学育儿。

一、新生儿体重的动态变化规律
1. 出生初期的生理性波动
2. 不同阶段的增长特点
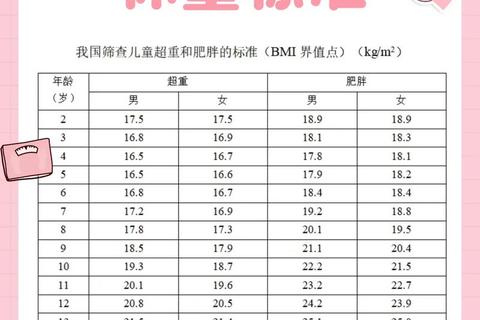
二、新生儿体重的计算公式与评估标准
(一)计算公式的适用场景
根据不同月龄,推荐以下三类公式(需结合出生体重动态调整):
1. 0-6个月:体重(kg)= 出生体重 + 月龄 × 0.6(部分研究采用0.7kg/月龄,差异源于个体化标准)。
2. 7-23个月:体重(kg)= 出生体重 + 月龄 × 0.5。
3. 2-7岁:体重(kg)= 年龄 × 2 + 8。
示例:若宝宝出生体重3kg,4个月时体重应为3 + 4×0.6 = 5.4kg,实际测量值在4.86-5.94kg(±10%)范围内均属正常。
(二)异常体重的分级标准
| 分类 | 计算公式 | 健康提示 |
|-|--|--|
| 正常范围 | 标准体重 ± 标准体重×10% | 无需干预,保持监测 |
| 轻度肥胖/消瘦 | 超±10%但未达±20%或±15% | 调整饮食结构,咨询营养师 |
| 重度肥胖/消瘦 | 超±20%或±25% | 需就医排查代谢或器质性疾病 |
三、家庭场景下的体重监测方法
(一)测量工具与操作规范
1. 设备选择:使用精度≤5g的婴儿专用电子秤,避免成人体重秤误差。
2. 测量时机:空腹或进食后2小时,脱去衣物及尿布,固定于每日同一时段测量。
3. 数据记录:绘制WHO生长曲线图(2006版),关注曲线趋势而非单一数值。
(二)常见误区与应对策略
四、特殊情况的处理建议
1. 早产儿与低出生体重儿
2. 孕期因素对体重的影响
五、科学干预与预防措施
1. 营养管理
2. 运动促进
3. 医疗介入时机
新生儿体重评估需结合动态公式计算、生长曲线追踪及个体差异分析。家长应建立科学的监测习惯,避免过度焦虑,在异常情况下及时寻求专业指导。通过合理喂养、适度运动与定期体检,为宝宝奠定健康成长的基石。
