红斑狼疮患者生存期解析:疾病管理与预后影响因素探讨
19429202025-04-14疾病百科4 浏览
系统性红斑狼疮(SLE)曾被称为“不死的癌症”,但随着医学进步,这一疾病的生存率已显著提升。患者通过科学管理不仅能延长生存期,还能实现与疾病长期共存的理想状态。本文结合最新研究证据,系统性解析生存期的影响因素及管理要点。
一、生存现状与核心数据
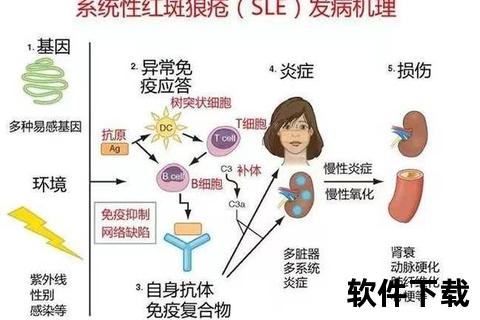
近年来,系统性红斑狼疮的10年生存率已达80%-90%,20年生存率超过70%。但需注意,不同人群的生存差异显著:
青少年患者:挪威研究显示,青少年发病患者的死亡风险是普通人群的7.2倍
器官受累程度:合并狼疮性肾炎的患者,死亡率较无肾炎患者高50%
诊断年龄:50岁以上晚发型患者的中位生存期(15年)低于早发型
值得注意的是,中国患者当前平均生存期约30年,但通过规范管理可显著延长寿命,部分患者存活超过50年。
二、影响生存期的六大关键因素
1. 器官损伤程度
肾脏损害:出现蛋白尿或肾功能不全时,10年生存率下降至60%-70%
神经系统受累:狼疮脑病患者的死亡率增加3倍
多系统累及:同时存在心肺、血液系统损害时,死亡风险呈指数级上升
2. 治疗依从性
用药规范度:自行减停激素的患者,复发风险增加80%
定期监测:未定期复查抗ds-DNA抗体水平的患者,器官损伤发生率提高40%
3. 感染控制
致死主因:约40%的死亡与严重感染相关,尤其在激素冲击治疗期间
预防要点:疫苗接种(如肺炎链球菌疫苗)可使感染死亡率降低60%
4. 疾病活动度
SLEDAI评分:评分>12分的高活动状态患者,3年内器官衰竭风险达50%
缓解维持:达到低疾病活动度(LLDAS)状态可使5年生存率提升至98%
5. 生活方式管理
紫外线防护:严格防晒可使皮肤损害复发率降低70%
营养干预:低盐优质蛋白饮食(0.8g/kg/d)可减缓肾损伤进展
6. 特殊人群管理
妊娠期患者:需在病情稳定1年以上、泼尼松剂量<10mg/d时备孕
儿童患者:5年生存率约91.7%,但38.8%出现病情复发,多与感染相关
三、延长生存期的科学管理策略
1. 精准化治疗体系
生物制剂突破:贝利尤单抗可使狼疮肾炎缓解率提高30%,激素用量减少50%
新型清除技术:螺旋保护分子夹通过靶向清除游离DNA,正在临床试验中展现潜力
2. 动态监测机制
关键指标:每3个月检测补体C3/C4、抗ds-DNA抗体
器官评估:肾脏穿刺活检应作为合并蛋白尿患者的必检项目
3. 并发症预防
心血管保护:使用羟氯喹可使血栓风险降低57%
骨健康管理:每日补充1000IU维生素D+1200mg钙剂,骨折风险下降40%
4. 心理社会支持
认知干预:正念训练可降低皮质醇水平,改善免疫紊乱
社群支持:加入患者互助组织可使治疗依从性提高35%
四、紧急处理与就医指征
当出现以下情况时需立即就医:
1. 突发高热(>39℃)伴寒战,可能提示脓毒血症
2. 24小时尿蛋白>3g或肌酐翻倍,提示肾危象
3. 意识模糊或癫痫发作,警惕狼疮脑病
4. 妊娠期胎动异常,需评估抗磷脂抗体水平
居家应急处理:
关节剧痛时可用冷敷(每次<15分钟)
突发皮疹可短期涂抹1%氢化可的松乳膏
五、未来展望与患者寄语
随着靶向治疗、基因编辑等技术的发展,红斑狼疮正从“可控疾病”向“临床治愈”迈进。2024年挪威研究证实,早期强化治疗可使青少年患者10年生存率提升至85%。患者需建立“长期作战”思维,将疾病管理融入日常生活——如同高血压患者每日监测血压,狼疮患者也需要形成定期检测抗体、记录症状变化的健康习惯。
> “疾病不是生命的终点,而是健康管理的起点。”通过医患协同、技术创新和社会支持,红斑狼疮患者完全可能突破生存期限制,重拾高质量生活。


