新生儿总是“眼泪汪汪”,眼角还挂着黄白色分泌物,很多家长误以为是“上火”或“睫毛倒插”,却忽略了背后可能隐藏的泪囊炎风险。这种因鼻泪管阻塞引发的疾病,在婴幼儿中的发生率高达5%-20%。由于新生儿无法自主表达不适,家长的早期识别与科学护理成为治愈的关键。
一、识别异常:当眼泪不再是情感表达
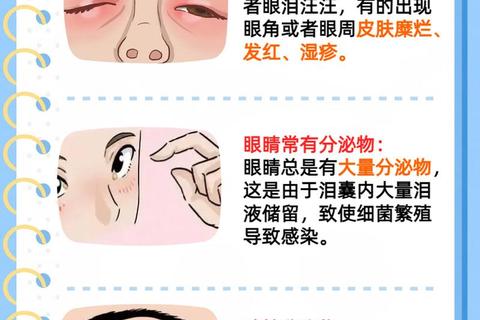
健康新生儿出生后3-4周,鼻泪管末端的Hasner膜会自然破裂实现泪道通畅。若观察到以下现象持续存在,需警惕泪囊炎:
1. 非哭闹性溢泪:清醒状态下持续流泪,尤其单侧明显
2. 分泌物堆积:晨起时内眼角有黏液或脓性分泌物,擦拭后数小时复现
3. 眼周皮肤改变:反复流泪导致皮肤发红、湿疹甚至破溃
4. 压迫体征测试:轻压内眼角下方泪囊区可见黄白色脓液溢出
![新生儿泪囊炎特征示意图:内眼角分泌物积聚、皮肤红肿]
二、堵塞机制:先天发育与细菌感染的博弈
鼻泪管阻塞约90%源自Hasner膜未完全退化,形成物理性屏障阻止泪液流入鼻腔。滞留的泪液在体温环境下成为细菌培养基(常见金黄色葡萄球菌、链球菌),继而引发感染性炎症。值得注意的是,剖宫产婴儿因缺乏产道挤压刺激,泪道通畅率较顺产儿低30%,这类群体需加强观察。
三、家庭护理黄金四步法
1. 无菌清洁:切断感染源的关键
操作要点:
2. 精准按摩:物理疏通的生物力学
改良泪囊按摩法(基于最新临床研究):
① 定位泪囊区:食指指腹置于内眼角与鼻梁交界处下方5mm凹陷处
② 垂直加压:向眶骨方向施加300-500g压力(约按压电子秤至0.3-0.5kg刻度)
③ 滑动疏通:保持压力沿鼻梁向下滑动2-3cm,每秒1次频率
每日4次,每次10分钟,喂奶后1小时进行可减少吐奶风险
![泪囊按摩动态示意图:压力方向与解剖结构对应关系]
3. 药物辅助:精准用药控制感染
注意:抗生素使用不超过2周,顽固病例需进行细菌培养调整用药
4. 环境干预:微生态管理
四、医疗介入时机的精准把握
当出现以下情况需24小时内就诊:
阶梯式治疗方案:
1. 泪道冲洗(≥3月龄):用钝头针头注入生理盐水,压力控制在10-15kPa
2. 探通术(4-6月龄):使用直径0.6-0.8mm探针,成功率可达92%
3. 硅胶管植入术(>6月龄复杂病例):留置3-6个月建立永久通道
五、预防体系的构建
1. 孕期预防:孕晚期补充维生素A(每日700μg RAE)促进胎儿泪道发育
2. 新生儿筛查:出生后72小时进行泪液引流测试
3. 喂养姿势:哺乳时抬高头部15°,降低胃食道反流引发的鼻腔充血
需要特别提醒的是,约6%的泪囊炎合并先天性青光眼,若宝宝同时出现畏光、角膜混浊等症状,需立即进行眼压检测。通过系统化家庭护理与医疗干预的有机结合,90%以上的患儿可在1岁前完全康复,把握出生后6个月的治疗窗口期尤为重要。